Miniaturbildübersicht Scheide
(Vagina):
Bezeichnung der Abbildungen in Vorbereitung!
 |
 |
 |
 |
 |
 |
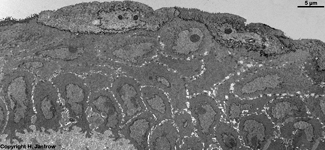
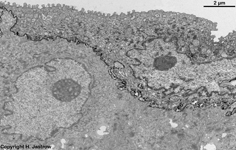
mehrschichtig unverhorntes Platten-
epithel 1 (Schwein) |
idem 2
(Schwein) |
idem 3 (Schwein) |
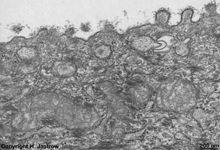
Details von 3:
a. Stratum basale +
parabasale |
b.Stratum parabasale +
intermedium |
Detail von b:Nucleoli
Stratum intermedium |
 |
 |
 |
 |
 |
 |
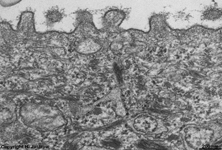
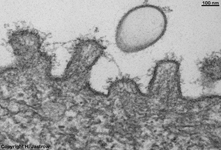
Detail von 1: Stratum super-
ficiale, Epithelzelle mit Kern |
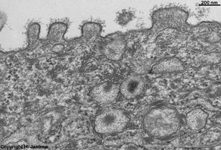
Details von 3: Zellmembran
einer Superficialzelle 1 |
Zellmembran
einer Superficialzelle 2 |
Zellmembran
einer Superficialzelle 3 |
Zellmembran
einer Superficialzelle 4 |
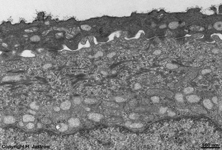
Stratum superficiale
(Schwein) |
 |
 |
 |
 |
 |
 |
 |
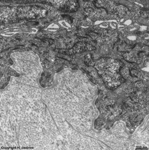
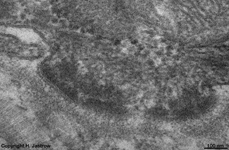
Stratum intermedium
(Schwein) |
Stratum basale mit eingewan-
dertem Lymphocyt (Schwein) |
Stratum basale
(Schwein) |
basale Epithel-
zelle (Schwein) |
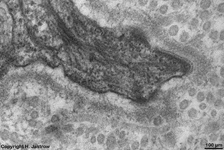
Hemidesmosomen 1
(Schwein) |
Hemidesmosomen 2
(Schwein) |
Hemidesmosomen 3
(Schwein) |
 |
 |
 |
 |
 |
 |
 |
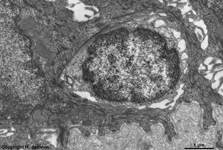
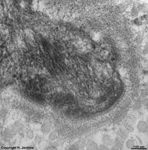
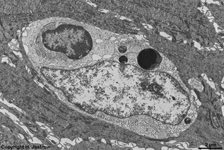
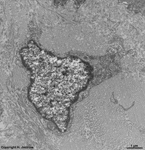
Makrophag, Langerhans(?) Zelle
Stratum intermedium (Schwein) |
Organellen eines Makrophagen
(Schwein) |
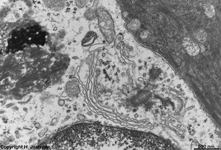
Lamina propria+
Kapillare (Schwein) |
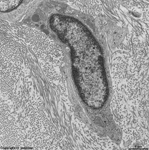
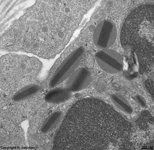
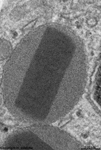
Fibrocyt 1, Lamina
propria (Schwein) |
Fibrocyt 2, Lamina
propria (Schwein) |
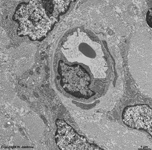
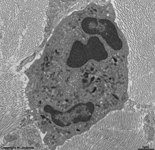
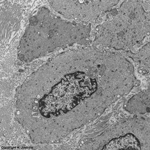
neutrophiler Granulocyt
L propria (Schwein) |
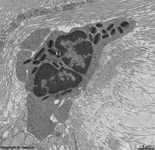
Mastzelle der Lamina
propria (Schwein) |
 |
 |
 |
 |
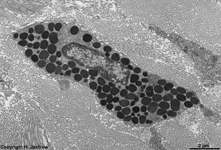
eosinophiler Granulocyt
L propria (Schwein) |
Detail davon: Vesikel
mit Kristallen |
Detail: Kristalle
in Vesikeln |
glatte Muskelzellen, Tuni-
ca muscularis (Schwein) |
Die Scheide (Terminologia histologica: Vagina;
englisch: vagina) ist ein 9 bis 12 cm langer Schlauch, der mit seinem blinden
Ende als Scheidengewölbe den vorgestülpten Hals der Gebärmutter,
die Portio vaginalis uteri, umgibt. Die äußere Öffnung
der nur ca. 3 Millimeter dicken Vagina wird als Eingang (Introitus) bezeichnet.
Von Innen nach außen läßt sich in licht- und elektronenmikroskopischen
Präparaten zuoberst eine drüsenfreie
Schleimhaut
(Terminologia histologica: Tunica mucosa; englisch: Mucosa; Mucous membrane)
erkennen. Diese wird gebildet von einem schleimbedeckten
mehrschichtig
unverhornten Plattenepithel(Terminologia
histologica: Epithelium stratificatum squamosum; englisch: stratified squamous
epithelium) in dem man folgende Schichten unterscheidet:
1. oberflächliche Schicht (Stratum superficiale) mit gut
differenzierten kernhaltigen sehr flachen Plattenepithelzellen,
die auch Superficialzellen (Terminologia histologica: Epitheliocyti superficiales;
englisch: superficial epithelial cells) genannt werden. Diese enthalten
neben reichlich Intermediärfilamenten
vom Keratintyp, besonders zum Eisprung (Ovulation) hin, sehr viele Glykogengranula.
Die Zellen sind über feste Verbindungen, die Fleckdesmosomen
(Maculae adhaerentes) und Verzahnungen (Interdigitationen)
miteinander und mit den tiefer gelegenen Zellen fest verbunden. Sie werden
ständig, besonders aber nach der Ovulation abgeschilfert und können
im Abstrichpräparat auf ihren Glykogengehalt, mit der Färbung
nach Papnicolaou im Lichtmikroskop beurteilt werden. Hierbei wird auch
auf atypische Zellen geachtet, die ein Hinweis auf Entartungen oder Tumore
sind. (Das Portio- bzw. Cervixkarzinom der Gebärmutter [Uterus] ist
einer der häufigsten bösartigen Tumore der Frau und verrät
sich oft durch abgestoßene Tumorzellen im Vaginalabstrich). Die abgestoßenen
Superficialzellen, besonders aber ihr Glykogen, dienen den normalerweise
in der Vagina sehr häufigen Milchsäurebakterien (Lactobacilli
vaginales = Döderlein Stäbchen) als Nahrung. Letztere stellen
die physiologische Scheidenflora dar und sind nicht nur harmlos sondern
sogar hilfreich, denn sie unterdrücken das Wachstum anderer, gefährlicher
Keime. Die gebildete Milchsäure verursacht das normalerweise saure
Scheidenmilieu (pH 4-4,5).
2. Zwischen- oder Stachelzellschicht (Stratum intermedium) mit
deutlich weiteren Zwischenzellräumen, durch die Gewebsflüssigkeit
als Transsudat bis an die Oberfläche vordringt. Ein beachtlicher Teil
des Scheidensekrets wird aber auch von den Cervixdrüsen der Gebärmutter
gebildet.
3. Stratum paprabasale In dieser Schicht beginnt die Differenzierung
der von der Basalzellschicht hochgedrängten Zellen, die hier zu Parabasalzellen
(Terminologia histologica: Epitheliocyti parabasales; englisch: parabasal
epithelial cells) werden.
4. Basalzellschicht (Stratum basale) mit sich teilenden Basalzellen
(Terminologia histologica: Epitheliocyti basales; englisch: basal epithelial
cells). Nach der Zellteilung (Mitose) verbleibt eine Tochterzelle hier
während die andere nach oben gedrängt wird und sich dabei weiter
differenziert, insbesondere Glykogen einlagert und schließlich als
Superficialzelle abgeschilfert wird. Die Basalzellen grenzen mit verzahnten
Kontakten an kleine Papillen des darunter gelegenen Bindegewebes.
Sie sind über viele Hemidesmosomen
fest mit der unter ihnen liegenden Basalmembran
verbunden.
Während des weiblichen Monatszyklus ändert sich die
Dicke der Epithelschichten 1-3: Vor der Ovulation sind sie durch den Einfluß
der Östrogene stärker (230-300 µm Gesamtdicke beim Menschen),
danach lösen sich durch die Progesteronwirkung oft so viele Superficialzellen
ab und die Dicke der Schichten nimmt auf ca.150-180 µm ab, was aber
hauptsächlich durch geringere Wassereinlagerung bedingt ist (Östrogene
fördern diese).
Unter der Basalmembran folgt eine
Lamina
propria aus lockerem Bindegewebe (Terminologia
histologica: Tunica spongiosa; englisch: spongy layer). Hier finden sich
ortsständige Bindegewebszellen (Fibrocyten,
selten Fibroblasten),
amorphe
Grundsubstanz, überwiegend Kollagenfasern,
beim Menschen auch reichlich elastische Fasern,
frei
bewegliche Bindegewebszellen wie Mastzellen,
Granulocyten,
Fresszellen (Makrophagen) und Lymphocyten.
Wie oben in mehreren Bildern erkennbar, dringen solche Abwehrzellen
des Körpers (Fresszellen, die Makrophagen
und weiße Blutkörperchen) ins Scheidenepithel
vor, in dem sich auch antigen-präsentierende Langerhans-Zellen
finden. Ferner liegen in der Lamina propria Blutgefäße,
insbesondere Venenolenplexus, feine Nervenfasern
und Lymphgefäße.
Als nächst tiefere Schicht folgt eine Muskelschicht (Terminologia
histologica: Tunica muscularis; englisch: muscular layer), die stellenweise
von lockerem Bindegewebe durchsetzt ist. Die Muskelschicht besteht wird
aus einer dünnen Lage zirkulär schleifenförmig angeordneter
glatter Muskelzellen (Terminologia histologica: Stratum circulare;
englisch: circular layer) und im Bereich der Scheidenvorderwand zusätzlich
einer dünnen längsverlaufenden Muskelzelllage (Terminologia histologica:
Stratum
longitudinale; englisch: longitudinal layer).
Die äußerste Schicht ist die Adventitia (Terminologia histologica:
Tunica
adventitia; englisch: adventitial layer) aus lockerem Bindegewebe,
welches die Scheide mit umgebenden Strukturen wie der Urethra als Paracolpium
umgibt. Die Adventitia zeigt größere Blutgefäße,
marklose und wenige markhaltige Nervenfasern
sowie vereinzelt multipolare Ganglienzellen.
In der Schwangerschaft, besonders unter der massiven Östrogenausschüttung
zum Ende hin, verdicken sich alle Wandschichten mit dem Ziel der extremen
Belastung unter der Geburt standzuhalten. Blut-
und Lymphgefäße nehmen stark zu,
so erscheint die Schleimhaut bläulich violett.
--> Eileiter, Ovar,
Glykogengranula,
Epithel,
Bindegewebe
--> Elektronenmikroskopischer Atlas Gesamtübersicht
--> Homepage des Workshops
Aufnahmen, Seite & Copyright H. Jastrow.


































